07h18
Gabriel a passé la nuit avec sa maman. Tout s’est bien passé.
19h38
Accrochez-vous j’ai de quoi raconter !
Résumé de la discussion avec le médecin :
Gabriel est dans un état grave mais stable, comme d’habitude.
Ils ont fait deux radios aujourd’hui, car la première n’était pas assez nette. D’après lui, il y a une légère amélioration sur certaines zones, mais il reste :
- une atélectasie du lobe supérieur gauche et du lobe inférieur droit,
- et un phénomène nouveau appelé probablement pneumocèle dans le supérieur droit
J’ai demandé pourquoi, juste après l’ECMO, ses poumons semblaient meilleurs, et pourquoi aujourd’hui ils sont plus abîmés. Il m’a expliqué qu’après une bronchiolite, il y a deux scénarios possibles :
- soit les poumons récupèrent progressivement,
- soit ça évolue vers une bronchiolite oblitérante, et c’est malheureusement ce qui semble se passer chez Gabriel.
Il m’a dit qu’ils font tout pour éviter que ça dégénère et que ses poumons soient trop abîmés.
J’ai aussi précisé qu’à chaque séance de physiothérapie, Gabriel régurgite ce qui ressemble à de la bile et que j’ai peur que cela créé des infections. Il m’a répondu que ce n’était pas grave et qu’il ne fallait pas s’inquiéter à ce sujet…. voila…
Traitement actuel :
Azithromycine + corticoïdes + autres antibiotiques, toujours en cours jusqu’à lundi.
Ce qui est prévu ensuite (si j’ai bien compris) :
Lundi, ils feront un prélèvement dans la trachée pour vérifier si la bactérie Stenotrophomonas maltophilia est toujours présente.
- Si elle est encore là, reprise de 15 jours d’antibiotiques.
- Si elle a disparu, début d’une pulsothérapie : 5 jours de corticoïdes à haute dose pour maîtriser l’inflammation des poumons.
Une pulsothérapie ne peut pas se faire avec des présences de bactérie car elle « désactive » tout le système immunitaire.
On prie donc pour que cette saloperie se soit fait défoncer la tronche par les antibiotiques.
Ensuite, ils verront comment il réagit, et adapteront la suite du traitement.
Les points stressants de notre quotidien (il faut en parler)
Ce soir, ils ont baissé la concentration d’oxygène de la machine de Gabriel à 35 %, ce qui me semble être une bonne chose (l’objectif étant 21 %). Mais lorsque j’ai demandé pourquoi, le médecin m’a répondu qu’un excès d’oxygène pouvait endommager les poumons. Pourtant, un autre médecin, qui l’avait réglée à 60 %, m’avait dit que l’oxygène était comme un médicament.
Le genre de contradiction qui n’aide pas à faire baisser le stress…
Pour finir, depuis plusieurs jours, j’ai remarqué qu’une partie du personnel (généralement les plus jeunes ou ceux qui semblent débuter), donne l’impression d’avoir peur de s’occuper de Gabriel. Et pour nous, en tant que parents, c’est évidemment très inquiétant.
D’après ce que j’ai pu observer et en posant quelques questions, j’ai l’impression que cette peur vient du fait que Gabriel réagit très fortement à chaque manipulation : changement de couche, de position, ou même séance de physiothérapie. À chaque fois, il se met à pleurer, bloque sa respiration, son coeur s’emballer et il devient tout rouge.
Pour nous c’est angoissant et j’imagine que pour quelqu’un qui débute, ce genre de réaction est très impressionnant, voire déstabilisant. Et on a parfois l’impression qu’ils n’osent pas s’occuper de lui de peur de provoquer ces épisodes.
Cette situation génère aussi du stress de notre côté. Car on se demande s’il reçoit vraiment tous les soins dont il a besoin, ou si certains sont évités ou repoussés par crainte de mal faire…
Gabriel a été baptisé
Aujourd’hui, un moment très spécial a eu lieu pour Gabriel.
Sur les conseils d’une amie, Manuela a organisé un baptême à l’hôpital, avec l’aide des assistantes sociales et de la psychologue.
L’idée était d’apporter un soutien spirituel supplémentaire à notre petit guerrier, dans l’espoir que cela puisse l’aider dans sa guérison.
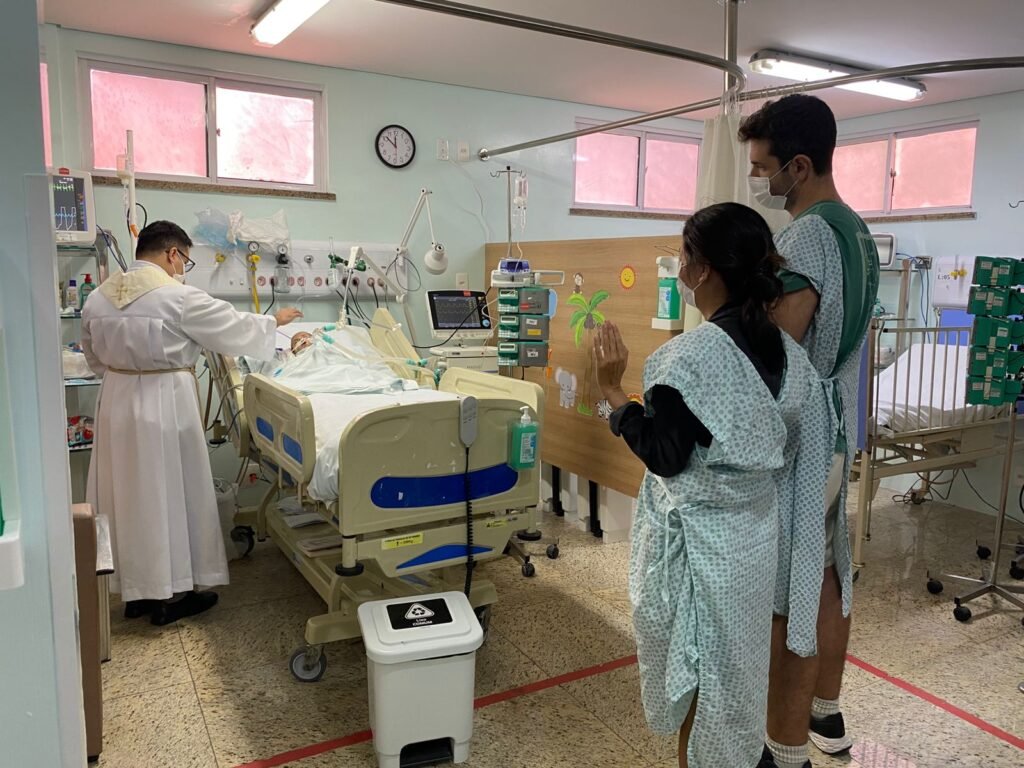
À midi, le prêtre Tiago est venu à l’UTI pour célébrer ce qu’on appelle un « baptême d’urgence ».
Nous étions juste devant son lit avec le prêtre, et derrière nous, tout le personnel de l’unité s’était réuni en arc de cercle autour de Gabriel.
C’était un moment profondément émouvant.
Une cérémonie plus complète aura lieu plus tard, avec les marraines et parrains, lorsque Gabriel sortira de l’hôpital.
Je glisse d’ailleurs une photo du moment, ce qui vous permet de comprendre aussi les conditions dans lesquelles on vit tous les jours depuis 6 semaines. Car en théorie les photos sont interdites dans la salle de réanimation, mais là le personnel nous a envoyé des photos.
Vie à l’hôpital
Ces derniers jours, la vie à l’hôpital est plus animée.
Des efforts sont clairement en cours pour améliorer l’hygiène et l’accueil, aussi bien pour les patients que pour les parents.
Aujourd’hui, un responsable du service hygiène m’a contacté pour recueillir mon retour sur les points à améliorer. J’ai donc partagé une liste de ce que j’avais déjà signalé depuis notre arrivée. Certaines choses ont déjà changé en mieux, et c’est important de le reconnaître.
Cet aprem il sont par exemple parti à la chasse aux mouches.
Du nouveau dans la salle d’attente à coté des services de réanimation
Je pense parfois que l’hôpital est déconnecté de la réalité que vivent les familles dans l’UTI.
Il semble vouloir encourager les parents à rester le plus longtemps possible auprès de leur enfant, dès que la salle de réanimation est ouverte. Mais il ne semble pas mesurer, à quel point cette présence est éprouvante.
Rester des heures à côté de son enfant intubé, relié à des machines qui bipent sans arrêt, avec des tubes partout, tout en entendant ou en voyant d’autres enfants dans des situations parfois critiques… c’est une expérience qui prend aux tripes. Personnellement, et je pense que c’est le cas de nombreux parents ici, il m’arrive de ne pas réussir à rester plus de vingt ou trente minutes d’affilée. Non pas par manque d’amour ou de volonté, mais parce que c’est émotionnellement et physiquement exténuant.
Et il faut ajouter à cela un siège peu confortable, sans possibilité de s’allonger, même pour quelques minutes. On essaie de se reposer, mais on finit le cou tordu, le dos en compote.
Alors oui, les équipes souhaitent que l’on reste auprès de notre enfant, mais quand on sort, on est souvent vidés, parce qu’on a tout donné pour ne pas craquer devant lui.
Avant, dans ces moments-là, on pouvait aller s’allonger quelques instants sur un sofa-lit dans la salle d’attente.
C’était un petit répit, un moment pour respirer et reprendre des forces avant de retourner dans la chambre.
Aujourd’hui, ces sofas ont été retirés et remplacés par des fauteuils durs et inconfortables, avec l’idée, semble-t-il, d’éviter que les parents dorment sur place et les inciter à rentrer chez eux.
Franchement, selon moi ce n’est ni réaliste ni humain.
L’intention était d’éviter l’accumulation de personnes dans la salle d’attente, mais je pense que ce n’est pas une bonne idée.
Beaucoup de parents ont même déjà évoqué l’idée d’amener un matelas pour dormir par terre. Pas sur que l’on gagne en hygiène…
Plutôt que d’empêcher les familles de se reposer, il faudrait au contraire leur offrir un espace adapté, digne et apaisant mais avec des normes d’hygiène à respecter.
Parce qu’accompagner un enfant en UTI, ce n’est pas juste « rester à côté » c’est survivre, chaque jour, à une épreuve psychologique immense !
Conclusion
Comme vous pouvez le constater, cette journée a été, une fois de plus, très chargée sur le plan émotionnel.
Mon intention est simplement de partager, au plus près de la réalité, ce que nous vivons au quotidien.
Je ne cherche en aucun cas à critiquer l’hôpital ou son personnel.
Et d’ailleurs bien au contraire : l’UTI est sans doute le service le plus compétent de tout l’hôpital, tant sur le plan des compétences médicales que de l’accompagnement. Et l’administration est vraiment à l’écoute.
Ce que nous souhaitons, c’est que tout continue à progresser, que Gabriel guérisse pleinement, et que nous puissions rapidement reprendre une vie normale.
